睡眠時無呼吸症候群 総合ページ
睡眠時無呼吸症候群について

睡眠時無呼吸症候群とは?
睡眠時無呼吸症候群は「SAS(Sleep Apnea Syndrome)」(サス)とも呼ばれ、その名の通り睡眠中に断続的に無呼吸を繰り返し、その結果として日常生活に様々な影響が出る病気のこと。睡眠不足により生活の質を大きく落とすことになりますし、交通事故や他の病気を合併したりして非常にリスクの高い病気であるといえます。
ご家族にイビキを指摘された方、睡眠時間は取っているのに日中眠気が強い方は、検査を行うことをお勧めします。
睡眠の研究は進んでいるとはいえ、まだまだ未知の領域です。しかし少なくとも質の良い睡眠が日常生活や社会活動に必須であることは、誰もが知っています。高価なマットレスや枕も結構ですが、まずはご自身の睡眠がきちんととれているかを知ることが大切です。
睡眠時無呼吸症候群の解説動画もありますので、よろしくければこちらもご覧くださいませ。
睡眠について
ところで、あなたは睡眠について深く考えた事はおありでしょうか?
「昨日はよく眠れなかった」「最近寝るのが遅くて、朝起きれない」という思いや会話はするとは思いますが、あまりに毎日の事で深い部分にはあまり関心がなかったかも知れません。
しかし1日8時間睡眠と仮定しますと、1日の30%を占めます。言い換えれば人生の3分の1は眠っているわけなんです。
仕事を除けば最も時間を費やしている生理行動なのに、その詳細を知っている方は意外と少ない。良い機会ですので、睡眠について詳しく知っておきましょう。
☞ 解説ページ「睡眠についての知識」
SASの現状
厚生労働省の調査によりますと、日本人の5人に1人は何らかの睡眠障害を自覚していると言われています。その中でSASの患者さんは潜在的に200~300万人もいると推測されています。しかしなかなか治療に結びつかず、放置している方が多いのが現状です。
放置される要因は、
- 「痛みなど苦痛の大きい身体的症状は伴わないので、受診のきっかけにならない」。誰しも痛みがあったり、熱が出るなどしないとなかなか医療機関にはかからないですね。
- 「睡眠中のことなので、本人は自覚しにくい」。傍にいらっしゃるご家族などの指摘がないと、気がつかないと思います。
いびきが酷かったり熟睡出来ていない状況が、他の病気や事故に発展するとは考えない方も多いでしょう。これが現在のSASを取り巻く状況なのです。
「必読!」SASを疑われる方が知っておくべき危険性
SASという病気に対しての印象を、何人かの方に聞いてみました。
- 40歳代男性Aさん「そうですね~、いびきがうるさくて、たまに息が止まったりする病気ですよね? 隣に寝ているカミさんに怒られそう(笑)」
- 20歳代男性Cさん「家族からいびきがうるさいって指摘されて。いびきくらい仕方ないっすよね。こっちは仕事で疲れているんだから」
多かれ少なかれこんな程度にしかいびきの原因を考えていないのが現状で、非常に危険な状況だと思います。ここで改めてSASのリスクについて、しっかり認識して下さい。
☞ 解説ページ「睡眠時無呼吸症候群の危険性」
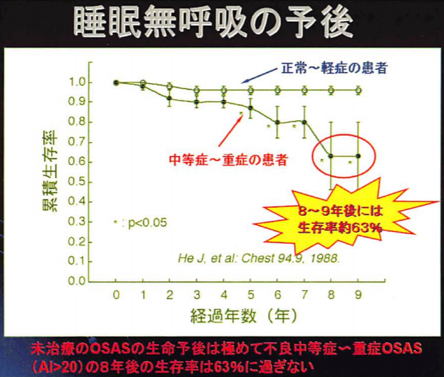
SASは熱や痛みなどの症状はないものの、生命に関わる危険性を秘めた病気ですので決して甘く見ないで欲しいと思います。
SASの主な原因
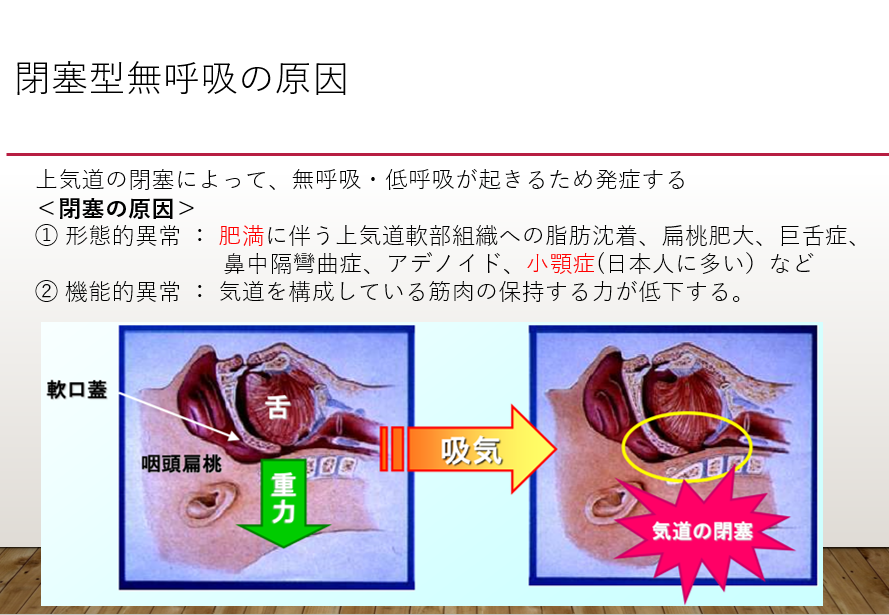
それでは、なぜSASになるのか原因を考えてみましょう。SASには2タイプございますが、全体の大部分を占める「閉塞性睡眠時無呼吸症候群(OSAS:オーサス)」についてご説明致します。
OSASは空気の通り道である「上気道」が塞がる、または狭くなることで起こる睡眠時無呼吸症候群です。その原因は、
- 覚醒から睡眠に移行するにつれ”抗重力筋活動が低下(レム睡眠時は消失)する為。
- 扁桃肥大、気道周囲粘膜下の脂肪、小下顎、加齢による呼吸筋活動低下
- 飲酒
などが原因で起こります。非常に難しい用語が並び恐縮ですが、眠りに入ると気道を確保していた筋力が低下したり、なくなります。また加齢や各種身体的原因、就寝前にお酒を飲むことなどで気道が塞がれたり、狭くなるからです。
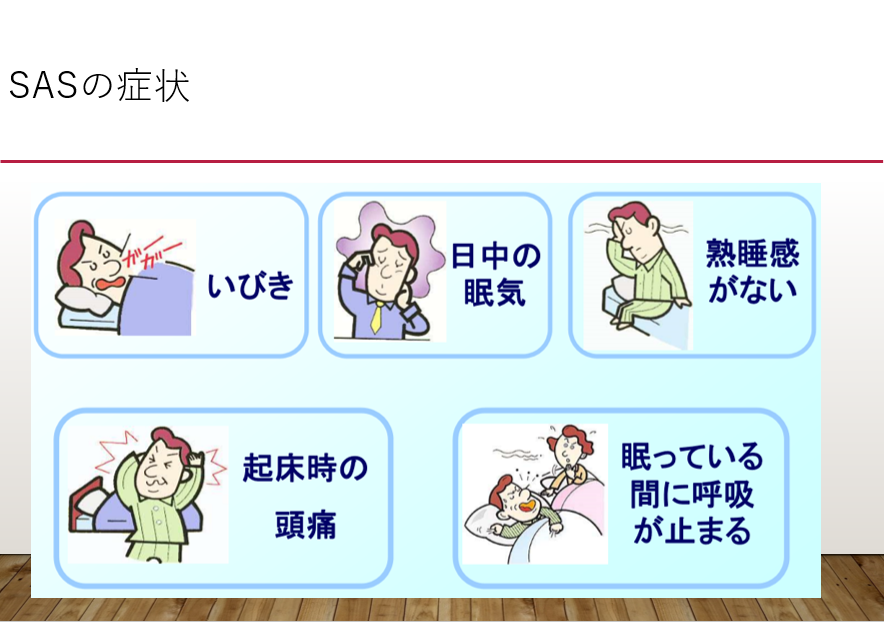
SASの症状
SASの主な症状は、
- いびき
- 日中の眠気や倦怠感
- 起床時の頭痛や頭重感
- 不眠、中途覚醒(夜中や早朝に目が醒めること)。
- インポテンツ(ED)
- 抑うつ症状
- 夜間頻尿
睡眠時無呼吸症候群の方は睡眠中に何回も呼吸が止まっており、呼吸を再開させる為に何度も脳が覚醒し睡眠不足となり、日中の強い眠気や頭痛などの症状が現れます。
健康な生活を送る為にはこのような症状は障害になりますので、原因を突き止めて治療する必要があります。
寝ている時の状態は本人にはわからないので、思い当たる方は同居のご家族に確認してみたり、上記の症状が続くようであれば一度検査を受けて頂くと良いでしょう。
セルフチェック
なかなか気づきにくいSASの症状ですが。ご家族から「いびきがうるさい!」「いびきがヒドいし、時々呼吸が止まっている気がする」という指摘で自覚するケースが多く、”いびき”はSAS発見のポイントになります。
いびきは健康状態の注意信号。同じ寝室で寝ている家族から、「いびきがうるさい」と言われた経験がある方は、要注意です。
その中でも特に「息が止まっている時がある」と言われた方は、睡眠時無呼吸症候群(SAS)かも知れません。睡眠中にいびきをかいている方の多くが、何十回も無呼吸状態を繰り返す「睡眠時無呼吸症候群(SAS)」であることが分かっています。
またそればかりではなく、高血圧・心疾患・糖尿病・脳卒中・メタボリックシンドロームなど、現代病と言われている様々な生活習慣病を併発したり、時に突然死の原因となることも分かってきました。ご心配な方、でも受診するのはちょっと・・・と思う方は簡単なセルフチェックをしてみませんか?

寝ている間
- いびきをかく
- いびきが止まり、大きな呼吸とともに再びいびきをかきはじめる
- 呼吸が止まる
- 呼吸が乱れる、息苦しさを感じる
- むせる
- 何度も目が覚める(お手洗いに起きる)
- 寝汗をかく
起きたとき
- 口が渇いている
- 頭が痛い、ズキズキする
- 熟睡感がない
- すっきり起きられない
- 身体が重いと感じる
起きているとき
- 強い眠気がある
- だるさ、倦怠感がある
- 集中力が続かない
- いつも疲労感がある
こんな症状を感じたら、受診してまず検査を受けられることをお勧め致します。次は検査の詳しい方法について、ご紹介致します。
SASの検査
普通の病気は血液検査でわかることが多いのですが、SASは専門の施設での検査が必要となります。この点をご理解頂いておかないと、SASを見逃がしてしまいますので、ご注意下さい。
1.問診・スクリーニング
セルフチェックリストやESS(Epworthの眠気テスト)を参考に、医師が診察の中で詳細な問診を行います。
いびきや息が止まっている等のご家族の声、ご自身の熟睡感の有無や日中の眠気等をお話ください。続いて喉や鼻の診察を行い、形態的な異常の有無を診察します。
2.パルスオキシメーター検査
コロナ禍で一般の方にも知名度が上がり、一時期日本製品が品切れになったことがありましたので聞き覚えはあるかも知れません。パルスオキシメーターという機器を用いてODI(酸素低下指数)を測定します。最も簡単な方法ですが、SASを正確に判断することは出来ません。
3.携帯型睡眠検査
医療保険適応の検査で、血中酸素の他に鼻口の気流(息)やいびきを計測します。機器によっては体位や胸・腹の動きを測ることが出来ます。
自宅で検査機器を装着して一晩眠って頂き、呼吸状態(鼻呼吸が出来ているか等)、血液中の酸素飽和f度、脈拍、体位などを測定します。内臓のコンピューターに記録された検査結果を翌日回収し解析し、次回診察時に検査結果を踏まえて今後の治療方針を相談し決定します。
重症度により場合によってはさらに詳しい検査(PSG)が必要となるケースもございます。
4.睡眠ポリグラフ検査(PSG)
さらに詳しい検査が必要と判断された場合、PSG(睡眠ポリグラフ検査)を実施します。専用の機器を体に装着して眠って頂くと、睡眠中の脳波、心臓、筋肉や目の動き、呼吸の状態等あらゆる睡眠障害を診断できます。
残念ながらこの検査は当クリニックでは実施出来ませんので、近隣の病院に依頼することになります。短期ですが(1泊~2泊)入院が必要になりますので、お仕事などのスケジュール調整をして頂く必要がございます。
2泊の入院の場合、2泊目は「CPAP(シーパップ)タイトレーション検査」の場合が多いと思われます。CPAPタイトレーションとは、治療機器であるCPAP装置を装着して睡眠の状態を確認する検査方法です。AHIが20以上40未満の方は、この検査でCPAPを使って睡眠の質が改善されたかを判定します。
精密検査でわかること
- 睡眠時無呼吸症候群
- 睡眠の質、リズム
- むずむず脚症候群
- 周期性四肢運動障害
- レム睡眠行動障害
- 睡眠てんかん
- ナルコレプシーの疑いなど
☞ 解説ページ「睡眠時無呼吸症候群の検査について」
SASの診断基準
SASの重症度判定は「AHI(Apnea Hypopnea Index 無呼吸低呼吸指数 )」という指標で判断します。
AHIとは、睡眠1時間あたりに10秒以上の無呼吸や低呼吸が何回あったかを示す指標です。一晩7時間の睡眠中に30回以上の無呼吸がある(10秒以上の呼吸気流の停止)場合、または1時間あたりに5回以上の無呼吸がある場合は、睡眠時無呼吸症候群と診断されます。例:AHIが20の人は、7時間寝ている間に140回も脳波上の覚醒が反復されていることになります。
さらに無呼吸・低呼吸の回数により軽度~重度に分類されます。
- SAS軽度=睡眠1時間につき、無呼吸・低呼吸が5回以上~15回未満
- SAS中度=睡眠1時間につき、無呼吸・低呼吸が15回以上~30回未満
- SAS重度=睡眠1時間につき、無呼吸・低呼吸が30回以上
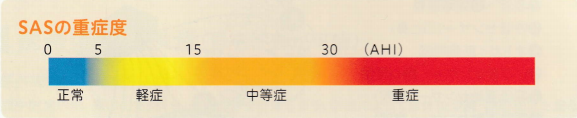
SASの保険適応はAHI20以上ですので、中度以上となります。
何度も申し上げますがSASは通常の健診や血液検査では判断できず、専門の医師や施設でないと発見できません。日中の眠気などの自覚症状、ご家族の指摘などがあれば、受診して頂くことを強くお勧め致します。
SASの治療
SASの治療はAHI20以上でCPAPによる保険治療が受けられます(治療中は毎月受診する必要があります)。AHI数値による治療の目安は、40以上ならCPAPを使用して眠気が消失していれば継続して治療が出来ます。20以上40未満の場合は、治療効果判定が必要となり、再度CPAPを使用しながらのPSG検査をして睡眠の質の改善を確認します。
1.生活習慣の改善
SASの治療に関してはCPAP療法が第一選択となりますが、CPAPは睡眠中の呼吸状態を改善するもので完治させるものではありません。併行して健康状態と生活習慣の改善が必要です。
- 体重を落とすこと!
- アルコールの制限!
- 禁煙!
肥満、アルコール、たばこはSASを悪化させます。肥満の方は気道が閉塞しやすくなりますので、ダイエットをすることがSASの治療につながります。またアルコール、特に寝酒は著しく睡眠の質を落としますので止めた方が良いですね。禁煙も必須条件とお考え下さい。
2.睡眠習慣の改善
睡眠薬を服薬して見える方は使用を中止して頂きます。睡眠薬は入眠効果はありますが、中途覚醒(夜中に起きてしまうこと)や記憶障害にもつながり、睡眠の質としては良い効果をもたらしません。睡眠薬を飲まないと眠れないという精神的な依存度合は高い薬剤ですが、質の高い睡眠を目指すなら改善していきましょう。
また睡眠姿勢も睡眠の質に大きく影響しますので、ポジションセラピーを行います。仰向け寝がSASのリスクを上げますので、仰向け寝が習慣になっている方は、横向きに寝るようにグッズなどを用いて習慣化させていきます。
3.歯科装具の利用
マウスピースを装着することで、下あごを前に突き出して固定します。下あごが前に押し出された分、舌根の沈み具合が減って閉塞するのを防ぐことが出来ます。この治療法が適しているのはAHIが軽度~中等度の人で、出張や旅行の時はCPAP機器を持っていけませんので代用することも可能です。デメリットとして受け口になる可能性も否定出来ない点です。
4.耳鼻科的手術
鼻中隔矯正術、口蓋垂・軟口蓋・咽頭形成術、扁桃アデノイド手術などの外科的手術により、鼻や喉の形状的異常を治療します。
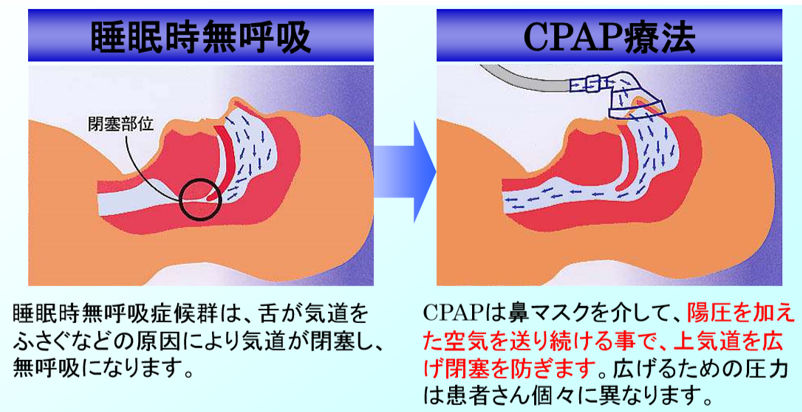
5.CPAP(Continuous Positive Airway Pressure:シーパップ)療法
寝ている時に鼻にマスクを装着し、空気を送り込むことで気道を押し広げて喉の塞がりを防ぎ、SASを予防する機器を使った治療方法。
この治療法がSAS(睡眠時無呼吸症候群)の最も代表的な治療法で、他の治療法と比較しても治療成績が良いとされています。機器からホースを通して鼻マスクへ空気を送り、その圧力で舌を持ち上げ気道を確保します。最初は慣れないかも知れませんが、CPAP療法はメガネと同じで使用しない日は効果がありませんので地道に継続しましょう。
AHI(無呼吸低呼吸指数)≧20がCPAPの適応です。自宅での簡易検査の場合は、AHI≧40でCPAP療法が適用されます。ここで注意したいのは、AHIが40未満だから大丈夫かというとそうではないことです。精密検査を受けてCPAP療法を行いましょう。
☞ 解説ページ「CPAP療法の効果」
☞ 解説ページ「CPAP治療の流れ」
SAS検査、CPAP治療の費用
医学的な必要性はご理解頂いたと思いますが、もう一つ気になる経済的な部分を忘れてはいけませんね。診療報酬改定、入院施設などで変わってきますが、大体の目安をご覧下さい。
☞ 解説ページ「SAS検査、CPAP治療の費用」
ご家族の方へ
冒頭にも書きましたが、睡眠中のことですので本人はなかなか自覚がないのがSASの特徴です。SASの潜在患者数と比較して治療している人の少ない原因のひとつでもあります。また痛みや熱などの症状がないので、ついつい後回しになっていくケースも多いようです。同居してみえるご家族、特に奥様が心配されて来院するケースが多くなっています。
いびきがヒドい、朝の目覚めが悪い、疲れが取れにくいなどの症状に気が付かれたら、一度検査を受けてみるようお話して頂くことをお願い致します。
明らかに生活の質は落としますし、仕事への影響も心配ですし、居眠り運転など重大な事故につながりかねません。大切なご家族と健康に暮らして頂く為にも、睡眠の質の大切さやSASの危険性をご理解頂き、治療へ一歩踏み出して頂く方が少しでも増えることを願っております。